新型コロナウイルスの科学(2)
検査とコミュニケーション
越智 小枝
相馬中央病院 非常勤医師/東京慈恵会医科大学臨床検査医学講座 講師
今、新型コロナウイルスの検査、といえば、Polymerase Chain Reaction(ポリメラーゼ連鎖反応:PCR)検査を思い浮かべる方が多いでしょう。この検査につき、日本では検査件数が少なすぎるのではないか、という指摘がしばしばなされます。しかし、「PCR検査が足りていない」という意見は主に次の3つの異なる主張に基づくものであることに注意が必要です。
1つ目は、他国と比べ日本だけ検査件数が少ないことを懸念する国際保健的な意見。検査件数の少ない日本で発症患者数が少ない。これでは海外に信用されないのでは、という意見です。
2つ目の意見は、「無症候の患者がたくさんいて周りに広めているのなら、症状があろうがなかろうが全例検査すべきだ」という疫学・数理学的な理屈から生じる意見です。
3つ目の意見は、「熱が続いていて希望しているのに検査をしてもらえないのはおかしい」という患者さんの権利という立場からの意見です。
実は1つ目と2つ目の意見については、専門家の中でも賛否が分かれるようです。中でも現場の検査技師と公衆衛生や疫学・統計学の専門家との間では意見が食い違いがちです。臨床検査の現場の実情については次稿で述べようと思います。
この中で私自身が一番気にしているのは、3番目の患者さんの不安です。というのも、PCR検査さえ行えば患者さんの不安がなくなるかのような意見も聞かれるからです。福島の甲状腺検査の経験を鑑みれば、十分なコミュニケーションなくPCR検査を行っても患者さんの不安は消えないと思います。また逆にPCRを行わない限り患者さんの不安は減らせない、と、検査に全ての責任を押し付けるべきではないのではないでしょうか。
本稿では医療者が患者さんの不安に寄り添うために必要な戦術につき、CT・PCR・コミュニケーションという3点を中心に解説します。
検査されない不安
前稿では、感染の伝播を防ぐためには「スプレッダー」と「クラスター」を同定することが優先であることを述べました。この方針に素直にしたがえば、
「接触歴のない患者は検査をしてもらえない」
という結論になり得ます。実際に、接触歴のない患者さんが発熱・咳が心配で来院されても、すぐにPCR検査はしてもらえないでしょう。
「でも接触歴不明の患者も出てきているではないか」
という反論をされる方もいると思います。その意見は間違いではありません。前稿でも述べたとおり、追跡調査は完璧ではく、少数の取りこぼしは想定されているからです。そう考えれば、咳や熱の症状のある患者さん全員に検査をした方が安全であるようにも思えてきます。では日本の医療現場でその対応が取られないのは何故なのでしょうか。
よくある説明は、
「医療資源が限られているから」
「もし陽性であっても何も治療できないから」
「偽陽性が多いから」
などというものです。偽陽性については後述します。
私もこれらの意見にはほぼ同意します。しかしこの説明で、実際に不安を覚えている患者さんが納得できるのでしょうか。偽陽性であっても無駄であっても検査してほしい、と思う方は必ずいらっしゃいます。そういう方はもしかしたら
「他の国ではもっと検査を受けている人がいるのに、私は日本政府に見捨てられた」
と思ってしまうかもしれません。
PCR検査は全てか
ではPCR検査をしない患者さんに対して、医療者は何もする術がないのでしょうか?
実は新型コロナウイルス肺炎を疑う場合、PCR検査と同じくらい感度が高いのでは、と言われている検査があります。それがComputed-tomography(CT)と呼ばれる検査です。
CT検査という名前を聞かれた方は多いと思います。分かりやすく言えば「輪切りのレントゲン検査」。何十枚もの輪切りの画像を得ることで、レントゲン検査では分からないような小さな肺炎も見つけることができます。新型コロナウイルス感染においても、症状のない患者さんでもCT検査で肺炎の影が見つかった、という報告もあります注1)注2)。
もちろんこれらの患者さんは既に新型コロナウイルス感染と診断されている方なので、これだけをもってCTの方が感度が高い、と言うことはできません。しかし、もしCT検査が新型コロナウイルス感染の早期発見に有用な検査であった場合、日本には絶大な強みがあります。
CT大国日本の強みと注意点
というのも、日本は世界有数のCT保有台数を誇る国だからです。人口当たりのCT台数は世界第2位のオーストラリアのなんと2倍近くになります注3)。これは必ずしも褒められたことではなく、日本人の医療被ばくが多い、という社会問題にもつながるのですが、今回に限って言えば利点となる可能性があります。
つまり接触歴などがなくPCR検査の適応にはならないけれども新型コロナウイルス感染が疑われる患者さんには、CT検査を行うことは可能です。疑わしい肺炎の影があった場合には隔離したりPCR検査を再度検討したり、などの対策も取れる可能性もあります。ただしこれはCT検査をむやみに進めよう、というものでもありません。どうしても不安な方は、そういう検査方法もあるのだ、ということは覚えておいてください。
なぜCT検査を強くはお奨めしないかといえば、CTは放射線被ばくリスクを伴うからです。CT検査1回の放射線被ばく量は約7~8ミリシーベルト。私たちが自然放射線から受ける線量の3年分にあたります。1回だけで健康被害を来すものでもありませんが、不安だという理由で何回もCT検査を繰り返す、ということは避けたいところです。
またCT検査のもう一つの問題点は、肺炎は見つけられるけれども「新型コロナウイルスの肺炎」と断定することはできないということです。つまりよく似た肺炎像を起こす他の感染症も一緒くたに見つけてしまうため、新型コロナウイルスと思い込んで他の感染症を除外せず患者さんを専門機関に送ってしまう、ということになれば、やはり問題です。
感度と特異度
CT検査とPCR検査の違いは、その「感度と特異度」にあります。
ここで用いるのは感度・特異度・陽性的中率という言葉です。実はこれは「医学生泣かせ」の単語で、医学生さんでもよく間違えることがあります。ここではざっくりと以下のように考えてください。
感度:陽性の患者さんを陽性と診断できる確率
特異度:陰性の患者さんを陰性と診断できる確率
たとえるならば、感度が高い検査は「惚れっぽい検査」。誰でも陽性、と言ってしまう代わりに本命でないものも陽性と言ってしまうことがあります。
一方特異度の高い検査は「一途な検査」。一度陽性と言ったらほぼ本命ですが、一部の本命を見逃してしまうこともあります(図1)。
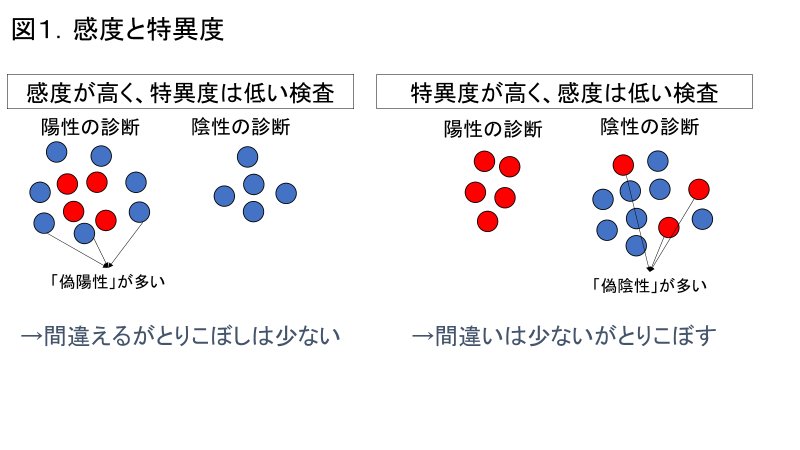
たとえば福島で行われた甲状腺の超音波検査は、「感度の高い」検査で、小さな結節も「A2」「B」などという判定で拾い上げるものでした。しかしA2やBと言われたお子さんのほとんどはがんではなかった、ということも皆さんの記憶に新しいのではないかと思います。
新型コロナウイルス感染における胸部CT検査もこれと同じような検査であるといえます。
偽陽性の引き起こす問題
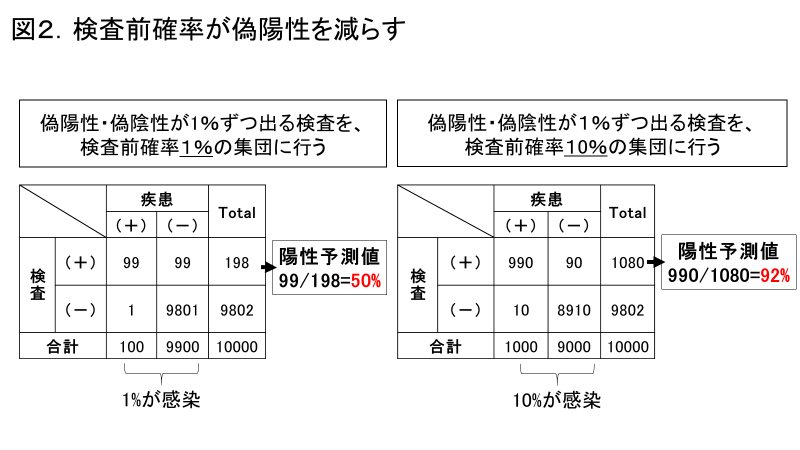
CT検査のような感度の高い検査で問題となるのは、偽陽性の問題です。たとえば、本当は陰性の方でも1%の確率で偽陽性としてしまう検査があったとしましょう。この検査を人口の1%が感染している、という集団で行ったらどうなるでしょうか。
住民が10000人いたとして、新型コロナウイルス感染者は100人。残り9900人は新型コロナウイルス陰性です。その1%に「偽陽性」が出てしまう、と言うことは99人は感染していないのに陽性となってしまいます。つまり、本当に陽性の方の数(100人)とほぼ同数の「偽陽性」が出て、見た目の患者数は2倍になってしまうということです(図2)。
今新型コロナウイルスのスクリーニングでこれだけ大量の偽陽性が出れば、本来健康であったはずの患者さんがご家族を置いて隔離されてしまう、という重大な問題を引き起こし得ます。ですから、もちろんCT検査だけを持って患者隔離を行うことは適切ではありません。
検査前の確率を上げる
このような偽陽性を避けるために一番大事なことは、「検査する前に陽性である確率を上げておくこと」です。診断するために検査するのだから、検査の前に確率を上げるなんておかしいのでは?と思われる方もいるかもしれません。しかし図2の右図のように、陽性である確率が10%の集団に検査をすれば、偽陽性率はそれだけ下がります。
前稿で示した通り、感染者との接触歴があれば、この検査前確率は上がり、偽陽性はそれだけ少なくなるのです。現在新型コロナウイルスの検査において、専門家がクラスターの同定を重視したり、検査の前に色々な条件を付けたりするのはこのためです。
PCRで問題になる偽陰性
ではPCR検査はどうでしょうか。PCRは特異度が高い検査と言われており、偽陽性の問題は比較的起こりにくいと言われています。一方で、PCR検査は感度がかなり低いということが分かってきています。
「PCRはほんのわずかなRNAだって検出できるのだから、感度は高いはずだ」
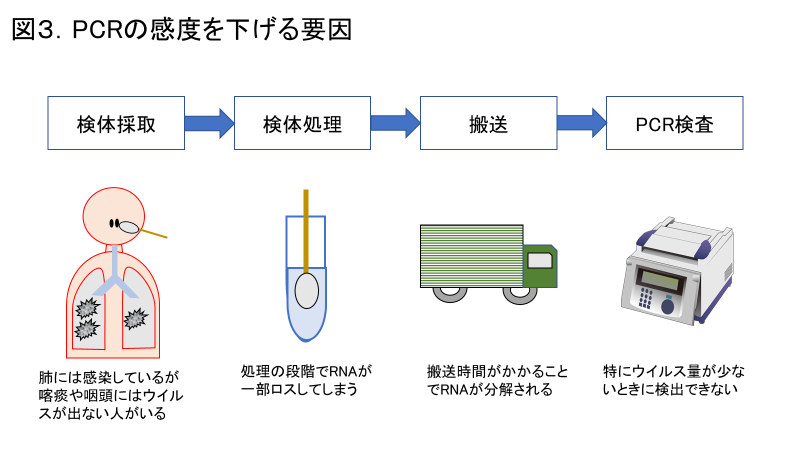
PCR検査に詳しい方の中にはこのような意見を述べる方もいます。たしかに閉じた実験室内で研究を行う場合には、PCRはとても感度の高い検査です。しかし今回の現場におけるPCR検査とは、患者さんから検体を採取してPCRの機械にかけるまでの一連のプロセスを指すという点に注意が必要です(図3)。
PCR検査を行うためにはまず患者さんの鼻の奥に綿棒を突っ込み、鼻咽頭拭い液を採取します。この時、ウイルスに感染した患者さんでも、肺の中にだけウイルスがいて、鼻咽頭粘膜にはウイルスがあまり出ていない、という方がいます。また患者さんの痰を取って検査する場合もあるのですが、痰は粘っこいため、これを機械にかける前の処理でウイルスが失われる場合もあります。
その検体は更に、少し離れた検査室まで運ばれます。コロナウイルスは「RNA」という不安定な物質でできているため、検査できる場所まで搬送する間にそのRNAが分解してしまい、測定しにくくこともあります。
さらにPCR検査について、その精度が施設によって多少ばらつきがあります。ウイルスの量が十分あればまず測定漏れはないのですが、ウイルス量が少ない患者さんでは、異なる機械で測定したら異なる結果が出た、などの例も稀に見られています。
以上のプロセス全体の誤差を合わせると、PCR検査による感度は40~70%といわれています。つまりこの検査で「陰性」と言われても十分安心が得られるとはいいがたいものです。
患者さんの不安は当たり前のこと
今新型コロナウイルスの臨床で必要なことは診断を付けること、そして患者さんの不安を取り除くことです。この点で、新型コロナウイルスの臨床は他の臨床と何も変わりません。
しかし、残念ながら、現在のPCR検査だけでは偽陰性が多く、診断に取りこぼしがあり得ます。そのため患者さんの不安を全て取り除くことはできません。
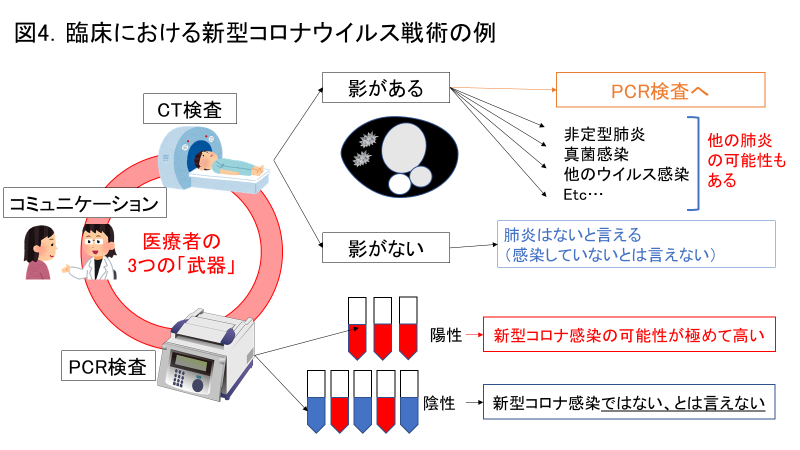
では臨床医や専門家は不安な患者さんを仕方ないと放置しているのでしょうか。決してそんなことはありません。今臨床医は、PCR検査以外にもCT検査という武器を持っています。そして彼らのもつ何よりの武器は、患者さんとのコミュニケーションです。この3つの武器を組み合わせることで、患者さんの不安を取り除きつつ早期発見を目指すことは可能だと私は思っています(図4)。
原発事故後の福島では、一部の科学者の間で
「放射能を怖がる人は勉強不足だ」
と、人々の不安を軽視するような発言も聞かれました。
「私たちは物分かりの悪い母親の代表みたいに言われたんです」
福島に住む親御さんのその言葉を私は今でも覚えています。それと同じことが今回のパンデミックでも起きてはいないでしょうか。
見えない感染症を恐れ、検査をしてほしいと思ってしまうことは愚かなことではありません。その恐れを否定し「日本は衛生状態が良いから大丈夫」というような神風信仰を吹聴することがあれば、その方がよほど愚かなことでしょう。
こんな時だからこそ、専門家に全てを委ねるのではなく、何が不安なのか、なぜ不安なのか、どんな選択肢があるのか。検査結果と共にコミュニケーションをとることこそが必要だと思います。
患者さんに知っていただきたいこと
日本の医療制度が世界でも特殊な点は、「フリーアクセス制度」と「国民皆保険制度」を持っていることです。つまり患者さんが希望するときに、希望する地域で、希望する診療科にかかり、保険診療を受けることができる。日本では当たり前すぎて意識されていないようですが、これは感染症対策において非常に貴重なことなのです。患者さんには是非このことを知っていただきたいと思います。
日本の医療機関は、たとえ検査を行えなくても患者さんを見捨てません。万が一ある医療機関に断られても、皆さんを診てくれる医療機関は必ずあります。また、PCR検査ができないからといって、何の検査もできないわけではありません。感度の高い検査、特異度の高い検査、そしてコミュニケーションによる信頼構築、そして皆さんの協力によりパンデミックの封じ込めは可能だと思います。そのことを医療者にも、そして患者さんにも知っていただければ、と思っています。
次回「新型コロナウイルスの科学(3)」につづく。